افسردگی یکی از بیماریهای شایع عصر حاضر است. تاکنون در زومیت مطالب مختلفی درمورد افسردگی منتشر شده است. در این مطلب سعی شده است که به جنبههای دیگری از این بیماری پرداخته شود، لذا بهمنظور پرهیز از تکرار برخی مطالب مرتبط، لینک مطلب منتشر شده در زومیت درکنار موضوع مورد بحث آمده است که خوانندگان گرامی میتوانند به آن مراجعه کنند.
تاریخچه افسردگیدر طول تاریخ، افسردگی همواره یک مشکل سلامتی برای انسانها بوده است. اسناد تاریخی مکتوب درمانگرها، فیلسوفان و نویسندگان در طول اعصار گذشته، به حضور طولانیمدت افسردگی بهعنوان یک مشکل سلامتی اشاره میکنند. آنها همچنین تلاشهای مداوم و هوشمندانهی افراد را برای یافتن راههایی برای درمان این مشکل تشریح میکنند.
افسردگی در ابتدا مالیخولیا (melancholia) نامیده میشد. اولین گزارشها درمورد مالیخولیا در متون بینالنهرین باستان در هزارهی دوم قبل از میلاد مسیح دیده شده است. در این زمان تصور میشد که تمام بیماریهای روانی زمانی ایجاد میشوند که شیاطین بر افراد تسلط پیدا میکنند. این بیماریها بهوسیلهی کشیشان درمان میشدند. یک گروه مجزا از پزشکان آسیبهای جسمی را درمان میکردند ولی درمان شرایطی مانند افسردگی را انجام نمیدادند. نخستین درک تاریخی افسردگی این بود که افسردگی یک بیماری جسمی نبوده بلکه یک بیماری روحی یا روانی است.
یونانیان باستان و رومیها طرز تفکرهای متفاوتی درمورد علت مالیخولیا داشتند. ادبیات آن زمان اشاره به این موضوع داشت که علت بیماری روانی، ارواح یا شیاطین هستند. حدود ۴۰۰ سال قبل از میلاد، هِرودوت تاریخنگار یونانی درمورد شاهی نوشت که بهخاطر ارواح شیطانی دیوانه شده بود.
تمدنهای اولیهی بابلی، چینی و مصری نیز بیماری روانی را شکلی از تسخیر شیاطین درنظر میگرفتند. آنها برای درمان از تکنیکهای جنگیری مانند ضربوشتم، به بند کشیدن و گرسنگی دادن استفاده میکردند. هدف از این درمانها، بیرون راندن شیاطین از بدن فرد مبتلا بود. درمقابل، پزشکان قدیمی رومی و یونانی تصور میکردند که افسردگی یک بیمار بیولوژیکی و روانی است. برای درمان علائم افسردگی از ژیمناستیک، ماساژ، رژیمهای غذایی خاص، موسیقی و حمام و نیز ترکیبی از عصارهی خشخاش و شیر الاغ استفاده میشد.
بقراط، پزشک یونانی پیشنهاد کرد که ویژگیهای شخصیتی و بیماریهای روانی با تعادل یا عدم تعادل مایعات بدن ارتباط دارد. چهار نوع از این مایعات عبارت بودند از: صفرای زرد، صفرای سیاه، بلغم و خون. بقراط بیماریهای روانی را به گروههایی طبقهبندی کرد که شامل شیدایی، مالیخولیا و برسام (تب مغز) میشد. او بر این باور بود که مالیخولیا در اثر مقدار بیش از حد صفرای سیاه در طحال ایجاد میشود. او برای درمان این بیماری از روش حجامت، حمام، ورزش و رژیم غذایی استفاده میکرد.

برخلاف دیدگاه بقراط، فیلسوف و سیاستمدار مشهور رومی یعنی سیسرون استدلال میکرد که علت مالیخولیا یک اندوه، ترس یا خشم شدید است. این بهجای یک توضیح جسمی، یک توضیح روانی برای افسردگی بود. در سالهای آخر قبل از میلاد مسیح، تأثیر بقراط کمرنگ شد. در آن زمانها دیدگاه غالب در میان رومیهای تحصیلکرده این بود که بیماریهای روانی مانند افسردگی در اثر شیاطین و خشم خدایان ایجاد میشود. برای مثال آلوس کورنلیوس سلسوس برای درمان این بیماری روشهای گرسنگی دادن و به بند کشیدن بیمار را توصیه میکرد.
درمقابل، پزشک ایرانی زکریای رازی که پزشک اصلی بیمارستان بغداد بود، مغز را بهعنوان محل استقرار بیماریهای روانی و مالیخولیا میدید. درمانهای او برای بیماری روانی اغلب شامل آبدرمانی (حمام) و اشکال ابتدایی رفتاردرمانی (پاداشهای مثبت برای رفتارهای مناسب) میشد.
پس از سقوط امپراطوری روم، تفکر علمی درمورد علت بیمار روانی و افسردگی دوباره به عقب بازگشت. در جریان قرون وسطی، باورهای مذهبی خصوصا مسیحیت بر توجیههای دیگر مرتبط با علت بیماری روانی در اروپا غالب شد. بیشتر مردم تصور میکردند افرادی که دچار بیماری روانی شدهاند، بهوسیلهی شیاطین، ارواح خبیثه یا جادوگران تسخیر شدهاند. درمانها شامل جنگیری و دیگر روشهای ظالمانهای مانند غرق کردن در آب و سوزاندن بود.
اقلیت کوچکی از پزشکان همچنان معتقد بودند که بیماری روحی در اثر عدم تعادل مایعات بدن، رژیم غذایی ضعیف، و اندوه ایجاد میشود. برخی از افراد دچار افسردگی در نوانخانههای روانی نگهداری میشدند. رنسانس در ایتالیا در قرن ۱۴ آغاز شد و کمکم در کل اروپا گسترش پیدا کرد. در جریان این زمان، تفکر درمورد بیماری روانی هم دارای پیشرفت و هم پسرفت بود. از یک طرف، شکار جادوگران (ساحرهگیری) و اعدام بیمار روانی در سرتاسر اروپا کاملا شایع بود. ازطرف دیگر، برخی از پزشکان به دیدگاه بقراط بازگشتند و بیان کردند که بیماریهای روحی ناشی از علل طبیعی است و اینکه کسانی که به آنها انگ جادوگری زده میشود و مورد آزار قرار میگیرند، کسانی هستند که درواقع نیاز به درمان پزشکی ملاطفتآمیز دارند.

در سال ۱۶۲۱، رابرت برتون در کتابی با عنوان «آناتومی مالیخولیا» علتهایی روانشناختی و اجتماعی برای افسردگی ذکر کرد. این علل شامل مواردی مانند فقر، ترس و انزوای اجتماعی بود. او در کار خود توصیح داده بود که رژیم غذایی، ورزش، پرت کردن حواس، پاکسازی سموم از بدن، حجامت، داروهای گیاهی، ازدواج و حتی موسیقیدرمانی از درمانهای مؤثر برای افسردگی هستند.
در جریان آغاز ٰ عصر روشنگری تصور میشد که افسردگی یک ضعف خلقی توارثی غیرقابل تغییر است. این امر منجر به طرد این بیماران از اجتماع و بیخانمانی و فقر آنها شد. در اواخر عصر روشنگری، پزشکان این تئوری را مطرح کردند که پرخاشگری ریشهی این مشکل است. درمانهایی نظیر ورزش، رژیم غذایی، موسیقی و داروها تجویز میشدند و پزشکان پیشنهاد میکردند که بیمار باید درمورد مشکلات خود با دوستان یا یک پزشک صحبت کند. برخی از پزشکان درمورد افسردگی بهعنوان یک درگیری درونی بین «آنچه شما میخواهید» و «آن چه میدانید درست است»، سخن میگفتند. برخی دیگر نیز همچنان بهدنبال شناسایی علل فیزیکی برای این بیماری بودند.
درمانهای افسردگی در عصر روشنگری شامل غوطهوری در آب (افراد تا جایی که ممکن بود بدون اینکه غرق شوند، زیر آب نگاه داشته میشدند) و قرار گرفتن روی یک سکوی در حال چرخش با این اعتقاد که این حرکت موجب شود محتویات مغز سر جای درست خود بازگردند، بود. بنجامین فرانکلین نیز شکل اولیهای از الکتروشوکدرمانی را در این زمانها توسعه داد. علاوهبر این، اسبسواری، رژیم غذایی، تنقیه و استفراغ کردن نیز از درمانهای توصیه شده بود.
در سال ۱۸۹۵، امیل کریپلین روانپزشک آلمانی اولین کسی بود که افسردگی مانیا (چیزی که ما اکنون آن را با عنوان اختلال دوقطبی میشناسیم) را بهعنوان یک بیماری مجزا از جنون زودرس (اصطلاح مورد استفاده برای اسکیزوفرنی در آن زمان) تعریف کرد. در همین زمانها بود که تئوری روانکاوی و روانپویشی نیز توسعه پیدا کرد.

در سال ۱۹۱۷، زیگموند فروید درمورد عزاداری و مالیخولیا مطالبی نوشت و در آن مالیخولیا را بهعنوان واکنشی دربرابر از دست دادن (حقیقی (برای مثال یک مرگ) یا نمادین (ناکامی در رسیدن به یک هدف دلخواه)) تعریف کرد. علاوهبراین، فروید معتقد بود که خشم ناخودآگاه فرد درمورد این از دست دادن، منجر به شکلگیری رفتارهای تنفرآمیز و آسیبزننده نسبتبه خود میشود. او احساس میکرد که روانکاوی میتواند به حل این درگیریهای ناخودآگاه کمک کند و موجب کاهش افکار و رفتارهای آسیب به خود شود. اگرچه در این دوره دیگر پزشکان افسردگی را بهعنوان یک اختلال مغزی درنظر میگرفتند.
بهطور کلی در اواخر قرن ۱۹ و اوایل قرن ۲۰، درمانهای افسردگی شدید آن طور نبود که به بیماران مبتلا کمک کند و این امر موجب میشد که بسیاری از افراد مبتلا که از این روشهای درمانی ناامید میشدند به عمل جراحی لوبوتومی روی آورند. در این عمل جراحی، بخش پیشانی مغز آنها تخریب میشد. اعتقاد بر این بود که این جراحی موجب تسکین بیماری میشود. متاسفانه لوبوتومی اغلب موجب تغییرات شخصیتی، از دست دادن قدرت تصمیمگیری، قضاوت ضعیف و گاهی حتی موجب مرگ بیمار میشد.
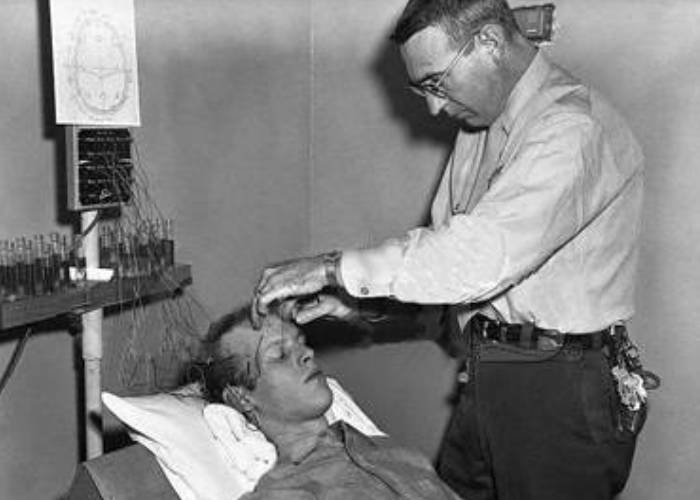
در عمل جراحی لوبوتومی بخش پیشانی مغز تخریب میشد
الکتروشوکدرمانی که شوک الکتریکی است که برای ایجاد تشنج، روی پوست سر اعمال میشود نیز گاهی برای درمان بیماران مبتلا به افسردگی مورد استفاده قرار میگرفت.
در جریان دهههای ۱۹۵۰ و ۱۹۶۰، پزشکان افسردگی را به دو زیر گروه درونزاد (دارای منشا بدنی) و عصبی یا واکنشی (دارای منشا محیطی) تقسیمبندی میکردند. بهنظر میرسید که افسردگی درونزاد حاصل ژنتیک یا برخی از نقایص فیزیکی دیگر باشد درحالیکه نوع عصبی یا واکنشی، نتیجهای از برخی از مشکلات بیرونی نظیر مرگ یا از دست دادن شغل باشد.
دههی ۱۹۵۰، دههی مهمی در درمان افسردگی بود. در این زمان بود که پزشکان متوجه شدند که یک داروی سل به نام ایزونیازید در درمان افسردگی در برخی از افراد مؤثر است. از این پس، درمانهای دارویی مورد توجه قرار گرفتند. علاوهبراین، مکتبهای جدید تفکر مانند تئوری سیستمهای خانوادگی و رفتاریشناختی نیز بهعنوان روشهای درمانی دیگری برای درمان افسردگی مطرح شدند.
در زمان حاضر، اعتقاد بر این است که افسردگی از ترکیبی از چندین علت شامل عوامل بیولوژیکی، روانشناختی و اجتماعی حاصل شود. بهطور کلی، رواندرمانی و داروهایی که ناقلهای عصبی را مورد هدف قرار میدهند، درمانهای ارجح هستند، اگرچه الکتروشوکدرمانی نیز در وضعیتهای خاصی نظیر افسردگی مقاوم به درمان یا موارد شدیدی که تسکین فوری بیمار ضروری است، مورد استفاده قرار میگیرد. دیگر درمانهای جدیدتر شامل تحریک مغناطیسی مغز از راه جمجمه و تحریک عصب واگ است که در سالهای اخیر در تلاش برای کمک به افرادی که به درمان و داروها پاسخ نمیدهند، توسعه پیدا کرده است. از آنجایی که متاسفانه علل افسردگی پیچیدهتر از چیزی است که ما نسبتبه آن علم داریم، یک روش درمانی واحد وجود ندارد که روی همهی افراد نتایج رضایتبخشی داشته باشد.
مروری کوتاه بر اختلال افسردگی عمده مقالههای مرتبط:اختلال افسردگی عمده (MDD) که با عنوان افسردگی نیز شناخته میشود یک اختلال روانی است که ویژگی اصلی آن وجود حداقل دو هفته خلقوخوی پایین است که در بیشتر شرایط وجود دارد. این وضعیت اغلب همراهبا کاهش عزت نفس، کاهش علاقه به انجام فعالیتهایی که بهطور معمول لذتبخش هستند، انرژی کم و درد بدون وجود علت آشکاری است. افراد مبتلا ممکن است گاهی اعتقادات یا باورهای اشتباهی داشته باشند یا چیزهایی را ببینند یا بشنوند که وجود خارجی ندارد. برخی از افراد، دارای دورههایی از افسردگی هستند و در میان این فواصل، چند سال طبیعی هستند درحالیکه برخی دیگر تقریبا بهطور پیوسته این علائم را دارند.
اختلال افسردگی عمده میتواند تأثیر منفی روی زندگی شخصی، شغلی یا تحصیلی فرد و همچنین خواب، عادات غذا خوردن و سلامتی عمومی او داشته باشد. بین ۲ تا ۸ درصد از افراد بالغی که دچار افسردگی میشوند، در اثر خودکشی از دنیا میروند و حدود ۵۰ درصد از افرادی که بهعلت خودکشی جان خود را از دست میدهند، دچار افسردگی یا یکی دیگر از اختلالات خلقی بودهاند.
بهنظر میرسد که علت این بیماری، ترکیبی از عوامل ژنتیکی، محیطی و روانشناختی باشد. عوامل خطرساز شامل سابقهی خانوادگی این بیماری، تغییرات عمده زندگی، داروهای خاص، مشکلات سلامتی مزمن و سوء مصرف مواد است. تشخیص اختلال افسردگی براساس تجارب گزارش شده بهوسیلهی خود فرد و آزمون وضعیت روانی او است. هیچ آزمایش آزمایشگاهی برای تشخیص افسردگی عمده وجود ندارد. اگرچه، آزمایشهایی ممکن است برای رد احتمال بیماریهای جسمی که موجب علائم مشابهی میشوند، انجام شود. افسردگی عمده نسبتبه احساس غمگینی که بخشی طبیعی از زندگی است، شدیدتر و طولانیتر است.
بهطور معمول، افراد ازطریق مشاوره و داروهای ضدافسردگی درمان میشوند. انواع مشاورههای درمانی شامل رفتار درمانی شناختی و رواندرمانی بین فردی میشوند. اگر دیگر اقدامات تأثیری نداشته باشد، ممکن است از روش الکتروشوک درمانی استفاده شود. درمواردی که خطر آسیب به خود وجود داشته باشد، ممکن است نیاز به بستری شدن وجود داشته باشد که گاهی این کار خلاف خواستهی خود فرد انجام میشود.
اختلال افسردگی عمده حدود ۲۱۶ میلیون نفر را در سال ۲۰۱۵ درگیر کرده بود. درصد افرادی که در مرحلهای از زندگی تحتتأثیر این بیماری قرار میگیرند، از ۷ درصد در ژاپن تا ۲۱ درصد در فرانسه متغیر است. زنان تقریبا حدود دو برابر مردان دچار این بیماری میشوند.
انجمن روانپزشکی آمریکا اختلال افسردگی عمده را در سال ۱۹۸۰ به کتاب راهنمای تشخیصی و آماری اختلالات روانی (DSM) اضافه کرد. در نسخهی DSM-II، افسردگی عمده شاخهای از افسردگی سایکوتیک درنظر گرفته میشد که همچنین دربرگیرندهی شرایطی که اکنون با عنوان کجخلقی (اختلال افسرده خویی و اختلال سازگاری با خلقوخوی افسرده شناخته میشوند، نیز بود.
علائم و نشانههای افسردگیافسردگی عمده بهطور قابل توجهی روی روابط خانوادگی و شخصی، زندگی کاری یا تحصیلی، خواب و رفتارهای غذا خوردن و سلامتی عمومی تأثیر میگذارد. فردی که مبتلا به افسردگی است، معمولا از خلقوخوی پایینی برخوردار است که در تمام جنبههای زندگی او نفوذ کرده و دارای ناتوانی تجربهی لذت از فعالیتهایی است که قبلا برای او لذتبخش بوده است.
افراد افسرده ممکن است دچار افکار و احساساتی نظیر بی ارزش بودن، پشیمانی و احساس گناه بیمورد، ناامیدی و بیزاری از خود شوند. در موارد شدید، ممکن است افراد افسرده دچار علائم روانپریشی شوند. این علائم شامل توهمات و گاهی حتی هذیانگویی میشود. سایر علائم افسردگی شامل ضعف تمرکز و حافظه، کنارهگیری از فعالیتها و موقعیتهای اجتماعی، کاهش تمایلات جنسی، تحریکپذیری و افکار مرگ یا خودکشی میشود.

بیخوابی نیز در میان افراد افسرده رایج است. در الگوی معمول، فرد خیلی زود بیدار شده و نمیتواند دوباره بخوابد. خواب بیش از حد نیز ممکن است اتفاق افتد. فرد افسرده ممکن است علائم جسمی مانند خستگی، سردرد یا مشکلات گوارشی را نیز گزارش کند. اشتها اغلب کم شده و منجر به کاهش وزن میشود اگرچه گاهی نیز ممکن است افزایش اشتها و افزایش وزن اتفاق افتد.
افراد سالخوردهی مبتلا به افسردگی ممکن است در حین درگیری با افسردگی، دچار علائم شناختی نظیر فراموشی و کند شدن قابلتوجه حرکات شوند. افسردگی در افراد سالخورده اغلب با اختلات جسمی شایعی مانند سکته، دیگر بیماریهای قلبیعروقی، بیماری پارکینسون و بیماری مزمن انسدادی ریه همراه است.
کودکان افسرده ممکن است بهجای رفتار افسرده، رفتار تحریکپذیری از خود نشان دهند و بسته به سن و موقعیت علائم متفاوتی در آنها دیده میشود. اکثر آنها علاقهی خود به مدرسه را از دست داده و دچار افت تحصیلی میشوند. آنها ممکن است بهصورت شخصیتی وابسته و ناایمن تعریف شوند. هنگامی که این علائم با حالت نوسانات خلقی طبیعی اشتباه گرفته شود، تشخیص افسردگی با تأخیر انجام شده یا اصلا مشکل کودک تشخیص داده نخواهد شد.
اختلالات مرتبط با افسردگی مقالههای مرتبط:افسردگی غالبا همراهبا دیگر مشکلات روانپزشکی دیده میشود. طبق گزارش پیمایش همبودی ملی آمریکا نیمی از افراد مبتلا به افسردگی دچار اضطراب و اختلالات مرتبط با آن مانند اختلال اضطراب فراگیر نیز هستند. علائم اضطراب میتواند تأثیر مهمی بر روند بیماری افسردگی داشته باشد و موجب تأخیر در بهبودی، افزایش خطر عود، ناتوانی بیشتر و افرایش خطر خودکشی شود.
سوء مصرف مواد و الکل و اعتیاد در میان این افراد رواج بیشتری داشته و حدود یکسوم از افرادی که دچار اختلال کمتوجهیبیشفعالی تشخیص داده میشوند، دچار افسردگی نیز هستند. اختلال استرس پس از سانحه و افسردگی نیز اغلب با هم اتفاق میافتد.
همچنین درد و افسردگی نیز اغلب با هم وجود دارند. در ۶۵ درصد از افراد افسرده، یک یا تعداد بیشتری از علائم درد وجود دارد و معمولا ۵ تا ۸۵ درصد از افراد مبتلا به درد بسته به وضعیتی که دارند، از افسردگی نیز رنج میبرند. افسردگی با افزایش خطر ابتلا به بیماریهای قلبیعروقی نیز ارتباط دارد و نیز بهطور مستقیم یا غیرمستقیم با عوامل خطرسازی نظیر سیگار کشیدن و چاقی مرتبط است. افرادی که مبتلا به افسردگی هستند، احتمال کمتری وجود دارد که به دستورالعملهای پزشکی درخصوص درمان و پیشگیری از بیماریهای قلبیعروقی عمل کنند که این به نوبهی خود موجب افزایش خطر مشکلات پزشکی دیگر در آنها میشود. علاوهبر این، متخصص قلب ممکن است متوجه وجود مشکل افسردگی پشتصحنهی مشکل قلبیعروقی بیمار نشود.
علل افسردگیعلت افسردگی عمده ناشناخته مانده است. مدلهای زیستروانشناختی پیشنهاد میکنند که عوامل بیولوژیکی، روانشناختی و اجتماعی همه در ایجاد افسردگی نقش دارند.
طبق مدل آسیبپذیری ارثی استرس افسردگی زمانی رخ میدهد که یک آسیبپذیری از قبل وجود داشته بهوسیلهی رویدادهای استرسزای زندگی فعال شود. این سابقهی آسیبپذیری میتواند ژنتیکی باشد که نشاندهندهی اثر متقابل بین وراثت و محیط است یا اینکه الگووار بوده و حاصل جهانبینیهایی است که در دوران کودکی کسب شده است. سابقهی سوء استفاده در دوران کودکی خواه جسمی، جنسی یا روانشناختی، همه عوامل خطرساز افسردگی هستند. ترومای زمان کودکی نیز با شدت افسردگی، عدم پاسخ به درمان و طول مدت بیماری ارتباط دارد. بااینحال، برخی از افراد نسبتبه توسعهی بیماریهای روانی نظیر افسردگی پس از تروما استعداد بیشتری دارند و ژنهای مختلفی پیشنهاد شده است که این حساسیت را کنترل میکنند.

همچون بسیاری از دیگر اختلالات روانپزشکی، اختلال افسردگی عمده نیز تحتتأثیر تغییرات ژنتیکی انفرادی بیشماری قرار میگیرد. در یک مطالعهی همبستگی در سطح ژنوم، ۴۴ واریانت ژنومی شناسایی شد که با خطر ابتلا به افسردگی مرتبط بودند. این مطالعه با یک مطالعه در سال ۲۰۱۹ دنبال شد که در آن ۱۰۲ واریانت ژنی مرتبط با افسردگی شناسایی شد. دانشمندان با استفاده از این اطلاعات، اثرات برآورد شده از تمام ژنوم را با هم ترکیب کرده و یک امتیار انفرادی را بهمنظور برآورد استعداد ژنتیکی یک فرد در ابتلا به افسردگی محاسبه میکنند. البته این امتیار تنها بخش کمی از تفاوتهای انفرادی در خطر ابتلا به افسردگی را توضیح میدهد.
در برخی از مطالعات نشان داده شده است که ژن 5-HTTLPR یا الل کوتاه پروموتور ژن انتقالدهنده سروتونین با افزایش خطر ابتلا به افسردگی مرتبط است. هرچند برخی از مطالعات نیز تأثیر آن را تأیید نکردهاند. ژنهای دیگری که در اثرات متقابل بین ژن و محیط نقش دارند، شامل CRHR1، FKBP5 و BDNF میشوند، که دو مورد اول با واکنش استرس محور هيپوتالاموس-هيپوفيز-آدرنال (HPA) ارتباط داشته و مورد آخر در نوروژنز نقش دارد.
ارتباط مشکلات سلامتی و افسردگیافسردگی ممکن است بهدنبال یک بیماری مزمن یا لاعلاج مانند HIV و ایدز یا آسم اتفاق افتد و که در این حالت به آن افسردگی ثانویه میگویند. البته این امر مشخص نیست که آیا بیماری پشت صحنه ازطریق تأثیر روی کیفیت زندگی یا ازطریق علل مشترک (مانند تخریب عقدههای قاعدهای در بیماری پارکینسون یا اختلال در سیستم ایمنی در بیماری آسم) موجب القای افسردگی میشود.
افسردگی همچنین ممکن است درمانزاد یعنی نتیجهای از درمانهای پزشکی دیگر مانند افسردگی ناشی از داروهای خاص باشد. داروهایی که میتوانند در بروز افسردگی نقش داشته باشند، عبارتاند از اینترفرونها، بتابلوکرها، ایزوترتینوین، داروهای ضدبارداری، داروهای بیماری قلبی، داروهای ضدتشنج، داروهای ضدميگرن، داروهای ضد روانپریشی و عوامل هورمونی نظیر آگونیست هورمون آزادکنندهی گنادوتروپین.
افسردگی که در نتیجه بارداری اتفاق میافتد، افسردگی پس از زایمان نامیده میشود و تصور میشود پیامدی از تغییرات هورمونی مرتبط با بارداری باشد. اختلال عاطفی فصلی نوعی از افسردگی است که با تغییرات فصلی در نور خورشید ارتباط دارد و ظاهر پیامدی از کاهش نور خورشید باشد.
پاتوفیزیولوژی افسردگیپاتوفیزیولوژی افسردگی هنوز بهخوبی شناخته نشده است اما تئوریهای فعلی حول سیستمهای مونوآمینرژیک، ریتمهای شبانهروزی، اختلال ایمونولوژیکی، اختلال در محور هيپوتالاموس- هيپوفيز- آدرنال و ناهنجاریهای ساختاری و عملکردی مدارهای عاطفی میگردند.
تئوری مونوآمین که نتیجهی تأثیر داروهای مونوآمینرژیک در درمان افسردگی است، تا همین اواخر تئوری غالب بود. طبق این تئوری علت اصلی افسردگی، فعالیت ناکافی نوروترانسمیترهای مونوآمین است. شواهد حمایتکننده از تئوری مونوآمین از حوزههای مختلفی میآید. نخست، کاهش شدید تریپتوفان، پیشساز ضروری سروتونین (یک مونوآمین) میتواند موجب تشدید افسردگی در افراد افسرده یا خانوادهی بیماران افسرده شود. این امر نشان میدهد که کاهش انتقال عصبی سروتونرژیک در افسردگی اهمیت دارد. دوم، همبستگی بین خطر افسردگی و پلیمورفیسم موجود در ژن 5-HTTLPR که کدکنندهی گیرندههای سروتونین است نیز نشاندهندهی وجود یک ارتباط است. درنهایت، کاهش اندازهی لوکوس سیرولئوس، کاهش فعالیت تیروزین هیدروکسیلاز، افزایش تراکم گيرندههاي آلفا –2 آدرنرژيك و شواهدی از مدلهای موش نشان میدهند که در افسردگی، انتقال عصبی آدرنرژیک کاهش مییابد.
مقالههای مرتبط:اگرچه این تئوری با این واقعیت که کاهش سروتونین در افراد سالم موجب بروز افسردگی نمیشود، سازگاری ندارد. علاوهبر این، ضدافسردگیها سریعا سطوح مونوآمینها را افزایش میدهند ولی برای مشاهدهی تأثیر آنها به هفتهها زمان نیاز است، درکنار اینکه ضدافسردگیهای غیرمعمولی وجود دارند که میتوانند بدون هدف قرار دادن این مسیر روی درمان افسردگی تأثیر داشته باشند.
در افسردگی، ناهنجاریهای سیستم ایمنی شامل افزایش سطوح سیتوکینهای درگیر در تولید رفتار بیمارگونه نیز دیده میشود. اثربخشی داروهای غیراستروئیدی ضدالتهابی (NSAIDs) و بازدارندههای سیتوکین در درمان افسردگی و نرمالسازی سطوح سیتوکین پس از درمان موفقیتآمیز، پیشنهادکنندهی نقش ناهنجاریهای سیستم ایمنی در بروز افسردگی است.
باتوجهبه ارتباط بین CRHR1 و افسردگی و نتایج مثبت آزمون فرونشانی دگزامتازون (DST) در بیماران افسرده، نقش ناهنجاریهای محور HPA نیز در افسردگی پیشنهاد شده است. در بعضی از بیماران دچار افسردگی بهعلت اختلال در محور HPA میزان ترشح هورمون کورتیزول افزایش مییابد. مصرف دگزامتازون که یک گلوکوکورتیکوئید مصنوعی است، موجب فرونشانی و کاهش مقدار کورتیزول سرم میشود بنابراین منطقی بهنظر میرسد که در بیماران دچار افسردگی اگر مقدار کورتیزول افزایش یافته باشد، دگزامتازون قادر به کاهش آن به اندازهی معمول نباشد و چیزی که آزمون DST مشخص میکند، نیز همین موضوع است. البته این ناهنجاری بهعنوان یک ابزار تشخیصی کافی نیست زیرا حساسیت این آزمون تنها ۴۴ درصد است.
براساس یافتههای مرتبط با تصویربرداری از مغز نیز تئوریهایی پیشنهاد شده است. یک مدل پیشنهادی مدل لیمبیک قشری است که در آن به بیشفعالی مناطق پارالیمبیک شکمی و کمفعالی مناطق تنظیمی پیشانی در پردازش عاطفی اشاره میشود. مدل دیگر، مدل کورتیکو-استریاتال است که نشان میدهد ناهنجاریهای قشر پیشپیشانی در تنظیم ساختارهای مخطط و تحت قشری منجر به افسردگی میشود. دیگر مدل پیشنهادی این است که بیشفعالی ساختارهای برجسته مغز در شناسایی محرکهای منفی و کمفعالی ساختارهای تنظیمی قشری منجر به سوگیری عاطفی و افسردگی میشود.

ارزیابی تشخیصی ممکن است بهوسیلهی یک پزشک عمومی آموزش دیده، روانشناس یا روانپزشک انجام شود که شرایط فعلی، تاریخچه زندگی، علائم موجود و سابقهی خانوادگی فرد را مورد توجه قرار میدهد. هدف اصلی بالینی، فرموله کردن عوامل بیولوژیکی، روانی و اجتماعی است که ممکن است روی خلقوخوی فرد تأثیرگذار باشند. فرد ارزیاب همچنین عوامل تاثیرگذاری مانند مصرف الکل و مواد مخدر را مورد توجه قرار میدهد. این ارزیابی همچنین شامل یک بررسی از وضعیت روانی فرد، خلقوخوی فعلی و محتوای فکری او مخصوصا ازنظر وجود مضامین مرتبط با ناامیدی یا بدبینی، آسیب به خود یا خودکشی و نبود افکار و برنامههای مثبت نیز میشود.
خدمات تخصصی سلامت روان در مناطق روستایی کمیاب است و بنابراین تشخیص و مدیریت این مشکل بهطور عمده بر عهدهی پزشکان مراقبتهای اولیه است. این مسئله در کشورهای در حال توسعه بیشتر به چشم میخورد. پزشکان مراقبتهای اولیه و دیگر پزشکان غیرروانپزشک درمقایسهبا روانپزشکان دشواریهای بیشتری ازنظر عدم تشخیص و درمان افسردگی دارند. علت این امر، علائم جسمی مرتبط با افسردگی و نیز موانع مختلفی است که در رابطه با خود بیمار و سیستم درمانی وجود دارد. نتایج یک مطالعهی مروری نشان میدهد که پزشکان غیرروانپزشک حدود دو سوم از موارد افسردگی را تشخیص نمیدهند هرچند این وضعیت طبق نتایج مطالعات اخیر تا حدودی بهبود یافته است.
معاینهی سلامت روان ممکن است شامل استفاده از یک مقیاس درجهبندی نظیر مقیاس درجهبندی همیلتون برای افسردگی، پرسشنامه افسردگی بِک یا پرسشنامه رفتارهای خودکشی -تجدیدنظر شده باشد.
مقالههای مرتبط:امتیاز بر مبنای یک مقیاس بهتنهایی برای تشخیص افسردگی کافی نیست اما معیاری از شدت علائم فراهم میکند. بر این اساس، فردی که امتیاز او به بالاتر از یک حد آستانه میرسد، باید برای تشخیص نهایی افسردگی مورد بررسی بیشتر قرار گیرد. برای این هدف مقیاسهای مختلفی استفاده میشوند.
قبل از تشخیص اختلال افسردگی عمده، پزشک یک معاینهی پزشکی و بررسیهای انتخابی انجام میدهد تا احتمال وجود دیگر علل را حذف کند. این آزمایشها شامل آزمایشهای خون برای اندازهگیری هورمون محرک تیروئید و تیروکسین برای حذف احتمال هیپوتیروئیدی؛ سنجش الکترولیتهای پایه و کلسیم خون برای رد احتمال وجود اختلال متابولیکی و آزمایشهای خونی برای رد احتمال عفونت سیستماتیک یا بیماریهای مزمن است.
احتمال واکنشهای عاطفی نامطلوب دربرابر داروهای خاص یا سوء استفاده از مصرف الکل نیز اغلب مورد بررسی قرار میگیرد. سطوح تستوسترون نیز ممکن است برای تشخیص هیپوگنادیسم که یکی از علل افسردگی در مردان است، اندازهگیری میشود. سطوح ویتامین D نیز ممکن است اندازهگیری شود زیرا کاهش سطح این ویتامین با افزایش خطر ابتلا به افسردگی همراه بوده است.
شکایات شناختی ذهنی در افراد افسردهی سالخورده دیده میشود ولی آنها همچنین میتوانند نشانهای از آغاز بیماری دیگری مانند آلزایمر باشند. آزمونهای شناختی و تصویربرداری از مغز میتواند به تمایز بین افسردگی و زوال عقل کمک کند.
انجام یک سیتیاسکن مغز نیز میتواند احتمال آسیب مغز را در افرادی که دارای علائم روانپریشی بوده، علائم آنها بهطور سریع بروز کرده یا دارای برخی علائم غیرعادی هستند، بررسی کند.
هیچگونه آزمایش بیولوژیکی برای تأیید افسردگی وجود ندارد. با هدف توسعهی یک روش عینی برای تشخیص افسردگی، نشانگرهای زیستی مختلفی مورد بررسی قرار گرفتهاند. ازجملهی این نشانگرها، فاکتور نورونزایی مشتقشده از مغز و چندین تکنیک fMRI است.

رایجترین معیار مورد استفاده برای تشخیص اختلالات افسردگی در کتاب راهنمای تشخیصی و آماری اختلالات روانی از انجمن روانپزشکی آمریکا و طبقهبندی بینالمللی آماری بیماریها (ICD) از سازمان جهانی بهداشت ذکر شده است که در آن از اصطلاح «اپیزود افسردگی» برای یک اپیزود و اختلال افسردگی عودکننده برای اپیزودهای مکرر استفاده میشود. سیستم دوم، بهطور معمول در کشورهای اروپایی مورد استفاده قرار میگیرد، در حالیکه سیستم طبقهبندی اول، در آمریکا و بسیاری از کشورهای غیراروپایی مورد استفاده قرار میگیرد.
در ICD-10، سه نشانهی افسردگی معمولی تعریف میشود (خلقوخوی افسرده، آنهدونیا و کاهش انرژی)، وجود دو مورد از این سه نشانه برای تشخیص اختلال افسردگی ضروری است. براساس DSM-5، دو نشانهی اصلی در افسردگی وجود دارد: کاهش خلقوخو و از دست دادن علاقه و لذت بردن از فعالیتها. این علائم به همراه چند نشانهی ذکر شده دیگر باید بهطور مکرر طی دو هفته وجود داشته باشد بهطوری که عملکرد فرد را مختل کند. اختلال افسردگی عمده در DSM-5 بهعنوان یک اختلال خلقوخو طبقهبندی میشود. تشخیص وابستهبه وجود یک یا چند اپیزود افسردگی عمدهی عودکننده است. از توصیفکنندههایی برای طبقهبندی خود ایپزود و نیز دورهی اختلال استفاده میشود.
اختلال افسردگی نامشخص درصورتی تشخیص داده میشود که بروز اپیزود افسردگی با معیار اپیزود افسردگی عمده جور در نمیآید. در سیستم ICD-10 از اصطلاح اختلال افسردگی عمده استفاده نمیشود اما از معیارهای کاملا مشابهی برای تشخیص یک اپیزود افسردگی (خفیف، متوسط یا شدید) استفاده میشود؛ اصطلاح عودکننده نیز درصورتیکه چندین اپیزود بهطور مکرر و بدون بروز شیدایی در فواصل بین اپیزودهای افسردگی اتفاق افتد، به تشخیص اضافه میشود.

یک اپیزود افسردگی عمده براساس حضور خلقوخوی شدیدا افسرده که حداقل دو هفته ادامه دارد، تعریف میشود. اپیزودها ممکن است جداگانه یا عودکننده باشند و بهصورت خفیف، متوسط یا شدید باشند. یک اپیزود با ویژگیهای روانپریشی (افسردگی سایکوتیک) بهطور خودکار بهعنوان شدید درجهبندی میشود. اگر بیمار دارای اپیزودی از شیدایی باشد، تشخیص این حالت اختلال دوقطبی خواهد بود. افسردگی بدون شیدایی گاهی با عنوان تکقطبی تعریف میشود زیرا خلقوخو روی یک وضعیت عاطفی یا «قطب» باقی میماند.
در سیستم طبقهبندی DSM-IV-TR مواردی که ناشی از عزاداری است درنظر گرفته نمیشود. بااینحال اگر این وضعیت خلقوخو تداوم پیدا کند، ممکن است عزاداری طبیعی بهسمت اپیزود افسردگی پیش برود و ویژگیهای مشخصه یک ایپزود افسردگی عمده توسعه پیدا کند. در DSM-5 عزادارای یک معیار رد نیست و اکنون تشخیص بین واکنشهای طبیعی نسبتبه مرگ و افسردگی برعهدهی پزشکان است.
البته گاهی نیز این معیارها مورد انتقاد قرار گرفتهاند زیرا توجهی به جنبههای دیگر زندگی که افسردگی در آنها میتواند اتفاق بیفتد، ندارند. علاوهبر این، حمایت تجربی ناچیزی از معیار آستانهی DSM-IV وجود دارد.
موارد رد افسردگی شامل طیفی از تشخیصهای مرتبط میشوند ازجمله کجخلقی که شامل یک اختلال خلقی مزمن خفیفتر است، اختلال افسردگي عود كننده گذرا که متشکل از اپیزودهای افسردگی کوتاهتر است، اختلال افسردگی جزئی که در آن تنها تعدادی از علائم افسردگی عمده وجود دارند و اختلال سازگاری همراهبا خلقوخوی افسرده که علامت آن خلقوخوی پایین ناشی از یک واکنش روانشناختی دربرابر یک رویداد یا عامل استرسزای قابل شناسایی است.
سه اختلال افسردگی جدید به DSM-5 اضافه شده است: اختلال نامنظمی خلقی اخلالگرانه که براساس تحریکپذیری قابلتوجه زمان کودکی و کجخلقی مشخص میشود، اختلال ناخوشی پیش از قاعدگی که موجب اضطراب، افسردگی یا تحریکپذیری دورهای در یک یا دو هفته قبل از آغاز عادت ماهیانه زنان میشود و اختلال افسردگی مداوم.

علاوهبر توجه به مدت، شدت و حضور ویژگیهای روانپریشی، در سیستم طبقهبندی DSM-5، شش زیرمجموعهی دیگر از افسردگی عمده تعریف میشود که مشخصکننده (specifiers) نامیده میشوند:
۱. افسردگیمالیخولیایی که ویژگیهای آن از دست دادن احساس لذت در بیشتر یا همهی فعالیتها، ناتوانی در واکنش نسبتبه محرکهای لذتبخش، خلقوخوی افسردهای که قویتر از اندوه از دست دادن است، بدتر شدن علائم در ساعات صبح، بیداری صبحگاهی، کندی افکار و حرکات، کاهش بیش از حد وزن یا احساس گناه بیش از اندازه است.
۲. افسردگی غیرمعمول (آتیپیکال) دارای ویژگیهای واکنشپذیری خلقی (آنهدونیای متناقض) و مثبتگرایی، افزایش قابلتوجه وزن یا افزایش اشتها، خواب اضافی یا بیخوابی، حس سنگینی در اندامها (فلج سربی) و اختلال قابلتوجه اجتماعی درنتیجهی پیامدی از حساسیت بیش از حد نسبتبه عدم پذیرش میان فردی است.
۳. افسردگی کاتاتونی یک فرم کمیاب و شدید از افسردگی عمده است که شامل اختلال در رفتارهای حرکتی و دیگر علائم است. در این جا فرد ساکت و تقریبا گیج است و بهصورت بیحرکت مانده یا حرکات بدون هدف و عجیبی از خود نشان میدهد. علائم کاتاتونی در اسکیزوفرنی یا در اپیزودهای شیدایی و نیز در اثر سندرم نورولپتیک بدخیم نیز ممکن است دیده شود.
۴. افسردگی همراهبا پریشانی اضطراب بهعنوان ابزاری برای تأکید بر وقوع مشترک بین افسردگی یا شیدایی و اضطراب و نیز خطر خودکشی افراد افسردهی دچار اضطراب به DSM-V افزوده شد. چنین تعریفی میتواند به پیشآگهی افرادی که دچار افسردگی یا اختلال دوقطبی هستند، نیز کمک کند.
۵. افسردگی مرتبط با زایمان به افسردگی شدید، پایدار و گاهی ناتوانکنندهای اشاره دارد که برخی زنان آن را پس از تولد فرزند یا در حین بارداری تجربه میکنند. در DSM-IV-TR از اصطلاح افسردگی پس از زایمان استفاده میشد اما از آنجایی که موارد افسردگی در دوران بارداری را شامل نمیشد، تغییر داده شد (Depression with peri-partum onset). شیوع افسردگی مرتبط با زایمان در مادرانی که نخستین بارداری خود را تجربه میکنند، حدود ۱۰ تا ۱۵ درصد است. افسردگی پس از زایمان میتواند تا سه ماه طول بکشد. لازم به ذکر است که بسیاری از پژوهشگران بر این باورند که این افسردگی متخص زنان نبوده و در مردان نیز پس از تولد فرزندشان میتواند بروز کند.
۶. اختلال عاطفی فصلی، نوعی از افسردگی است که در آن اپیزودهای افسردگی در فصل پاییز یا زمستان ظهور کرده و طی فصل بهار از بین میروند. تشخیص در صورتی انجام میشود که طی دو سال یا بیشتر حداقل دو ایپزود در ماههای سرد اتفاق افتاده باشد و اپیزودی در دوران دیگر رخ نداده باشد
تشخیص افتراقیبرای تأیید اختلال افسردگی عمده بهعنوان محتملترین تشخیص، لازم است که دیگر تشخیصهای ممکن نظیرکجخلقی، اختلال سازگاری با خلقوخوی افسرده یا اختلال دوقطبی درنظر گرفته شود. کجخلقی یک اختلال خلقی ملایمتر و مزمن است که در آن فرد یک خلقوخوی پایین را بهصورت روزانه طی دورهی حداقل دو سال گزارش میکند. علائم این وضعیت بهشدت علائم افسردگی عمده نیست اگرچه افرادی که دچار کجخلقی هستند دربرابر اپیزودهای ثانویهی افسردگی عمده (که گاهی با عنوان افسردگی مضاعف نامیده میشود) آسیبپذیر هستند.
اختلال سازگاری با خلقوخوی افسرده یک اختلال خلقی است که بهصورت پاسخ روانشناختی به یک رویداد یا عامل استرسزای قابل شناسایی ظاهر میشود و در آن علائم عاطفی یا رفتاری حاصل قابلتوجه هستند اما با معیارهای اپیزود افسردگی عمده منطبق نیستند.
اختلال دوقطبی که با عنوان اختلال افسردگی-شیدایی نیز شناخته میشود، وضعیتی است که در آن حالتهای افسردگی و شیدایی بهصورت متناوب خود را نشان میدهند. اگرچه در حال حاضر افسردگی بهعنوان یک اختلال جداگانه طبقهبندی میشود، بحث زیادی در این مورد وجود دارد، زیرا افرادی که مبتلا به افسردگی عمده تشخیص داده میشوند، اغلب تاحدودی علائم شیدایی خفیف را نیز نشان میدهند که نشاندهندهی وجود پیوستگی بین این دو اختلال است.
اختلالهای دیگ?

